Что такое варикоз и почему он развивается
Определение и патофизиология
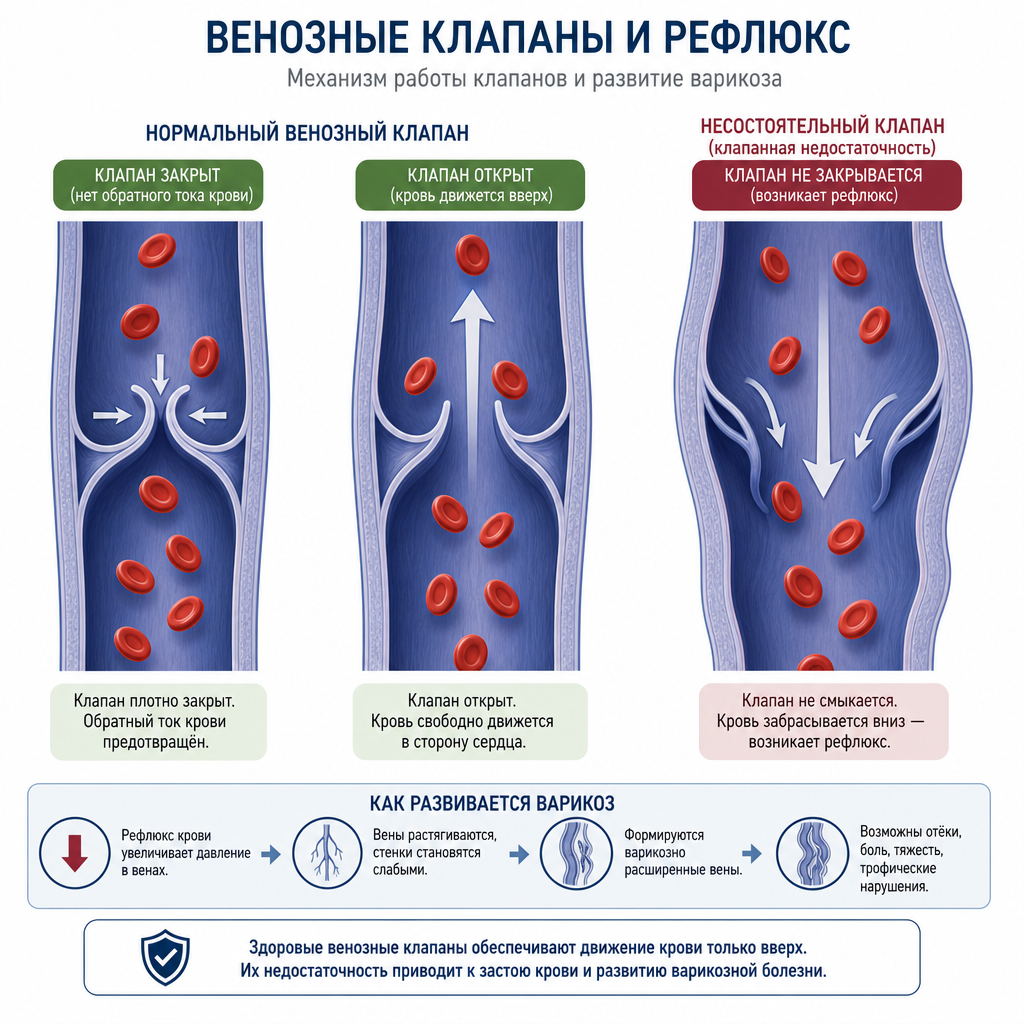
Варикозное расширение вен нижних конечностей — это хроническое прогрессирующее заболевание, при котором поверхностные вены патологически расширяются, удлиняются и деформируются вследствие стойкой недостаточности венозных клапанов. Согласно определению Международного союза флебологов (UIP) и рекомендациям Европейского общества сосудистой хирургии (ESVS), ключевым патогенетическим механизмом является рефлюкс — обратный ток крови по венозному руслу.
В норме венозная кровь движется от стоп к сердцу против силы тяжести благодаря трём механизмам: работе венозных клапанов, мышечной помпе голени и присасывающему действию грудной клетки при дыхании. Клапаны — это тонкие складки эндотелия внутри вены, которые открываются при движении крови вверх и смыкаются, препятствуя обратному току. Когда клапаны перестают нормально функционировать, кровь начинает забрасываться обратно — этот процесс и называется рефлюксом.
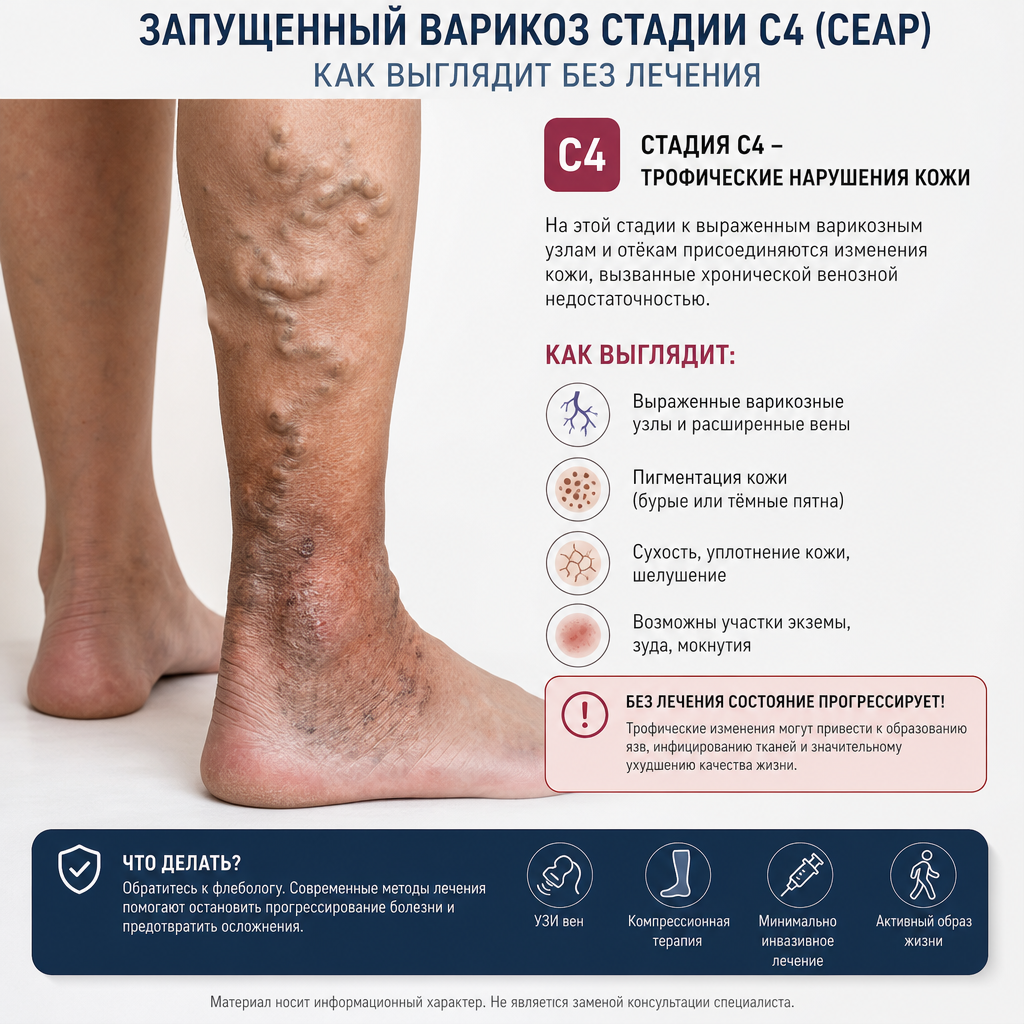
Под постоянным давлением застоявшейся крови венозная стенка постепенно теряет эластичность: гладкомышечные клетки дегенерируют, соединительнотканный каркас разрушается, вена растягивается. Чем дольше существует рефлюкс, тем больший участок вены вовлекается в патологический процесс. Именно поэтому варикоз — заболевание прогрессирующее: без лечения оно не останавливается и не проходит самостоятельно.
Гравитация играет ключевую роль: при вертикальном положении тела давление в венах голени достигает 80–100 мм рт. ст. (в норме при ходьбе оно снижается до 20–30 мм рт. ст. благодаря мышечной помпе). У людей с сидячей или стоячей работой мышечная помпа практически не задействована часами, что создаёт постоянную перегрузку венозной стенки.
Варикозное расширение вен нижних конечностей — это хроническое прогрессирующее заболевание, при котором поверхностные вены патологически расширяются, удлиняются и деформируются вследствие стойкой недостаточности венозных клапанов. Согласно определению Международного союза флебологов (UIP) и рекомендациям Европейского общества сосудистой хирургии (ESVS), ключевым патогенетическим механизмом является рефлюкс — обратный ток крови по венозному руслу.
В норме венозная кровь движется от стоп к сердцу против силы тяжести благодаря трём механизмам: работе венозных клапанов, мышечной помпе голени и присасывающему действию грудной клетки при дыхании. Клапаны — это тонкие складки эндотелия внутри вены, которые открываются при движении крови вверх и смыкаются, препятствуя обратному току. Когда клапаны перестают нормально функционировать, кровь начинает забрасываться обратно — этот процесс и называется рефлюксом.
Под постоянным давлением застоявшейся крови венозная стенка постепенно теряет эластичность: гладкомышечные клетки дегенерируют, соединительнотканный каркас разрушается, вена растягивается. Чем дольше существует рефлюкс, тем больший участок вены вовлекается в патологический процесс. Именно поэтому варикоз — заболевание прогрессирующее: без лечения оно не останавливается и не проходит самостоятельно.
Гравитация играет ключевую роль: при вертикальном положении тела давление в венах голени достигает 80–100 мм рт. ст. (в норме при ходьбе оно снижается до 20–30 мм рт. ст. благодаря мышечной помпе). У людей с сидячей или стоячей работой мышечная помпа практически не задействована часами, что создаёт постоянную перегрузку венозной стенки.