Анатомия и физиология вен: что нужно знать, чтобы понять, как они стареют
Строение венозной стенки: три слоя, которые работают как единое целое
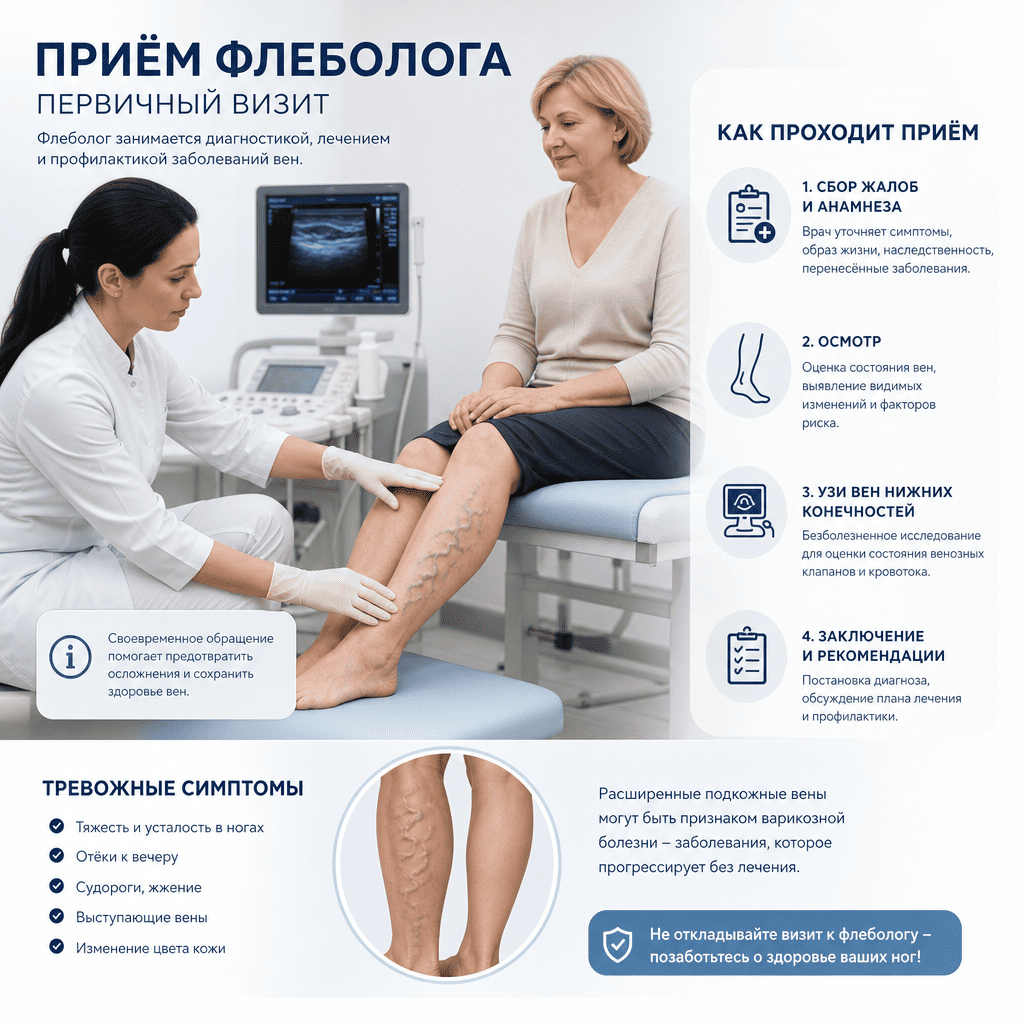
Венозная стенка — это не просто трубка для крови. Это сложная трёхслойная структура, каждый элемент которой выполняет строго определённую функцию. Понимание этого строения объясняет, почему возрастные изменения развиваются именно так, а не иначе.
Интима — внутренний слой, выстланный эндотелиальными клетками. Именно они первыми контактируют с кровью, регулируют её свёртываемость, выделяют оксид азота для расслабления сосудистой стенки и контролируют проницаемость. Эндотелий — это не пассивный «ковёр», а активный эндокринный орган: он синтезирует простациклин (антиагрегант), эндотелин-1 (вазоконстриктор) и тканевой активатор плазминогена (фибринолиз). Под эндотелием расположена базальная мембрана из коллагена IV типа и ламинина.
Медиа — средний, мышечный слой. В венах он значительно тоньше, чем в артериях, что принципиально важно: вены работают при давлении в 10–20 раз ниже артериального. Гладкомышечные клетки медии расположены циркулярно и обеспечивают активный тонус сосуда. Между мышечными волокнами находится каркас из коллагена I и III типа и эластиновых волокон, которые придают стенке упругость и способность возвращаться к исходному диаметру после растяжения.
Адвентиция — наружный слой из рыхлой соединительной ткани. Здесь проходят питающие сосуды (vasa vasorum), нервные волокна симпатической иннервации и лимфатические капилляры. Адвентиция фиксирует вену в окружающих тканях и защищает её от механических повреждений.
Толщина стенки большой подкожной вены в норме составляет около 1–2 мм, глубоких вен голени — 0,5–1 мм. С возрастом эти параметры меняются: стенка одновременно утолщается за счёт фиброза и теряет функциональную прочность.
Клапанный аппарат: инженерное чудо, которое стареет раньше времени
Венозные клапаны — это парные полулунные створки из соединительной ткани, покрытые эндотелием с обеих сторон. Каждый клапан имеет синус — небольшое расширение вены над створкой, где формируются завихрения крови, обеспечивающие закрытие клапана при ретроградном токе. Механизм работы прост и гениален: при движении крови вверх (к сердцу) давление открывает створки; при малейшей попытке крови двинуться назад — давление захлопывает их.
В большой подкожной вене насчитывается от 6 до 10 клапанов, в глубоких венах голени — до 20 и более. Перфорантные вены, соединяющие поверхностную и глубокую системы, также имеют клапаны, обеспечивающие однонаправленный ток крови из поверхностной системы в глубокую. Именно несостоятельность этих клапанов запускает патологический рефлюкс — обратный ток крови, который является ключевым механизмом развития варикоза.
Венозная гемодинамика: как кровь поднимается вверх против гравитации
Задача венозной системы нижних конечностей — вернуть кровь к сердцу против силы тяжести. Давление в венах нижних конечностей при вертикальном положении (ортостазе) достигает 80–100 мм рт. ст. у лодыжек. При горизонтальном положении (клиностазе) оно снижается до 10–15 мм рт. ст. Скорость кровотока в поверхностных венах в покое составляет около 5–10 см/с, в глубоких — 20–30 см/с.
Главный «насос», обеспечивающий венозный возврат, — мышечно-венозная помпа голени. При сокращении икроножных и камбаловидных мышц кровь из глубоких вен выталкивается вверх; при расслаблении мышц клапаны препятствуют её возврату, а поверхностная кровь через перфорантные вены поступает в глубокую систему. Этот механизм снижает давление в венах голени при ходьбе до 20–30 мм рт. ст. При гиподинамии помпа не работает — давление остаётся высоким, стенки вен перерастягиваются.
Дополнительные механизмы венозного возврата — дыхательные движения (при вдохе давление в грудной клетке снижается, создавая присасывающий эффект) и пульсация соседних артерий, передающая импульс на венозную стенку.
Топография венозной системы: поверхностные, глубокие и перфорантные вены
Венозная система нижних конечностей состоит из трёх анатомически и функционально связанных систем.
Поверхностные вены расположены в подкожной жировой клетчатке. Главные стволы — большая подкожная вена (БПВ), идущая от медиальной лодыжки до паховой складки, где она впадает в бедренную вену, и малая подкожная вена (МПВ), проходящая по задней поверхности голени и впадающая в подколенную вену. Именно эти вены чаще всего поражаются варикозом.
Глубокие вены сопровождают одноимённые артерии. На голени это парные вены (передние и задние большеберцовые, малоберцовые), которые сливаются в подколенную вену, затем — в бедренную и далее в наружную подвздошную. Глубокие вены несут около 90% объёма венозной крови от нижних конечностей.
Перфорантные (прободающие) вены — соединительные «мосты» между системами. Наиболее клинически значимые — перфоранты Коккета на медиальной поверхности голени, перфоранты Бойда в верхней трети голени и перфоранты Додда на бедре. Их несостоятельность создаёт патологические «ворота», через которые высокое давление глубоких вен передаётся на поверхностную систему.
Нейрогуморальная регуляция тонуса вен
Тонус венозной стенки регулируется несколькими системами одновременно. Симпатическая нервная система через норадреналин вызывает веноконстрикцию — это важный механизм поддержания венозного возврата при изменении положения тела. Оксид азота (NO), синтезируемый эндотелием, расслабляет гладкомышечные клетки и снижает тонус. С возрастом продукция NO снижается — это один из ключевых факторов потери венозного тонуса.
Половые гормоны оказывают выраженное влияние на венозную стенку. Эстрогены снижают тонус вен (через усиление синтеза NO и простациклина), прогестерон расслабляет гладкомышечные клетки медии — именно поэтому во время беременности и при приёме гормональных контрацептивов риск варикоза резко возрастает. Серотонин и гистамин участвуют в регуляции сосудистой реактивности: гистамин повышает проницаемость стенки, что объясняет отёчность при воспалительных реакциях.
Венозная стенка — это не просто трубка для крови. Это сложная трёхслойная структура, каждый элемент которой выполняет строго определённую функцию. Понимание этого строения объясняет, почему возрастные изменения развиваются именно так, а не иначе.
Интима — внутренний слой, выстланный эндотелиальными клетками. Именно они первыми контактируют с кровью, регулируют её свёртываемость, выделяют оксид азота для расслабления сосудистой стенки и контролируют проницаемость. Эндотелий — это не пассивный «ковёр», а активный эндокринный орган: он синтезирует простациклин (антиагрегант), эндотелин-1 (вазоконстриктор) и тканевой активатор плазминогена (фибринолиз). Под эндотелием расположена базальная мембрана из коллагена IV типа и ламинина.
Медиа — средний, мышечный слой. В венах он значительно тоньше, чем в артериях, что принципиально важно: вены работают при давлении в 10–20 раз ниже артериального. Гладкомышечные клетки медии расположены циркулярно и обеспечивают активный тонус сосуда. Между мышечными волокнами находится каркас из коллагена I и III типа и эластиновых волокон, которые придают стенке упругость и способность возвращаться к исходному диаметру после растяжения.
Адвентиция — наружный слой из рыхлой соединительной ткани. Здесь проходят питающие сосуды (vasa vasorum), нервные волокна симпатической иннервации и лимфатические капилляры. Адвентиция фиксирует вену в окружающих тканях и защищает её от механических повреждений.
Толщина стенки большой подкожной вены в норме составляет около 1–2 мм, глубоких вен голени — 0,5–1 мм. С возрастом эти параметры меняются: стенка одновременно утолщается за счёт фиброза и теряет функциональную прочность.
Клапанный аппарат: инженерное чудо, которое стареет раньше времени
Венозные клапаны — это парные полулунные створки из соединительной ткани, покрытые эндотелием с обеих сторон. Каждый клапан имеет синус — небольшое расширение вены над створкой, где формируются завихрения крови, обеспечивающие закрытие клапана при ретроградном токе. Механизм работы прост и гениален: при движении крови вверх (к сердцу) давление открывает створки; при малейшей попытке крови двинуться назад — давление захлопывает их.
В большой подкожной вене насчитывается от 6 до 10 клапанов, в глубоких венах голени — до 20 и более. Перфорантные вены, соединяющие поверхностную и глубокую системы, также имеют клапаны, обеспечивающие однонаправленный ток крови из поверхностной системы в глубокую. Именно несостоятельность этих клапанов запускает патологический рефлюкс — обратный ток крови, который является ключевым механизмом развития варикоза.
Венозная гемодинамика: как кровь поднимается вверх против гравитации
Задача венозной системы нижних конечностей — вернуть кровь к сердцу против силы тяжести. Давление в венах нижних конечностей при вертикальном положении (ортостазе) достигает 80–100 мм рт. ст. у лодыжек. При горизонтальном положении (клиностазе) оно снижается до 10–15 мм рт. ст. Скорость кровотока в поверхностных венах в покое составляет около 5–10 см/с, в глубоких — 20–30 см/с.
Главный «насос», обеспечивающий венозный возврат, — мышечно-венозная помпа голени. При сокращении икроножных и камбаловидных мышц кровь из глубоких вен выталкивается вверх; при расслаблении мышц клапаны препятствуют её возврату, а поверхностная кровь через перфорантные вены поступает в глубокую систему. Этот механизм снижает давление в венах голени при ходьбе до 20–30 мм рт. ст. При гиподинамии помпа не работает — давление остаётся высоким, стенки вен перерастягиваются.
Дополнительные механизмы венозного возврата — дыхательные движения (при вдохе давление в грудной клетке снижается, создавая присасывающий эффект) и пульсация соседних артерий, передающая импульс на венозную стенку.
Топография венозной системы: поверхностные, глубокие и перфорантные вены
Венозная система нижних конечностей состоит из трёх анатомически и функционально связанных систем.
Поверхностные вены расположены в подкожной жировой клетчатке. Главные стволы — большая подкожная вена (БПВ), идущая от медиальной лодыжки до паховой складки, где она впадает в бедренную вену, и малая подкожная вена (МПВ), проходящая по задней поверхности голени и впадающая в подколенную вену. Именно эти вены чаще всего поражаются варикозом.
Глубокие вены сопровождают одноимённые артерии. На голени это парные вены (передние и задние большеберцовые, малоберцовые), которые сливаются в подколенную вену, затем — в бедренную и далее в наружную подвздошную. Глубокие вены несут около 90% объёма венозной крови от нижних конечностей.
Перфорантные (прободающие) вены — соединительные «мосты» между системами. Наиболее клинически значимые — перфоранты Коккета на медиальной поверхности голени, перфоранты Бойда в верхней трети голени и перфоранты Додда на бедре. Их несостоятельность создаёт патологические «ворота», через которые высокое давление глубоких вен передаётся на поверхностную систему.
Нейрогуморальная регуляция тонуса вен
Тонус венозной стенки регулируется несколькими системами одновременно. Симпатическая нервная система через норадреналин вызывает веноконстрикцию — это важный механизм поддержания венозного возврата при изменении положения тела. Оксид азота (NO), синтезируемый эндотелием, расслабляет гладкомышечные клетки и снижает тонус. С возрастом продукция NO снижается — это один из ключевых факторов потери венозного тонуса.
Половые гормоны оказывают выраженное влияние на венозную стенку. Эстрогены снижают тонус вен (через усиление синтеза NO и простациклина), прогестерон расслабляет гладкомышечные клетки медии — именно поэтому во время беременности и при приёме гормональных контрацептивов риск варикоза резко возрастает. Серотонин и гистамин участвуют в регуляции сосудистой реактивности: гистамин повышает проницаемость стенки, что объясняет отёчность при воспалительных реакциях.