Как проявляется тяжесть в ногах: детальная картина симптомов
Где болит и как это ощущается
Тяжесть в ногах — понятие, которое каждый описывает по-своему. Одни говорят «ноги гудят», другие — «как будто налили свинца», третьи жалуются на распирание или ноющую боль. Чтобы правильно оценить симптом, важно понимать его характеристики.
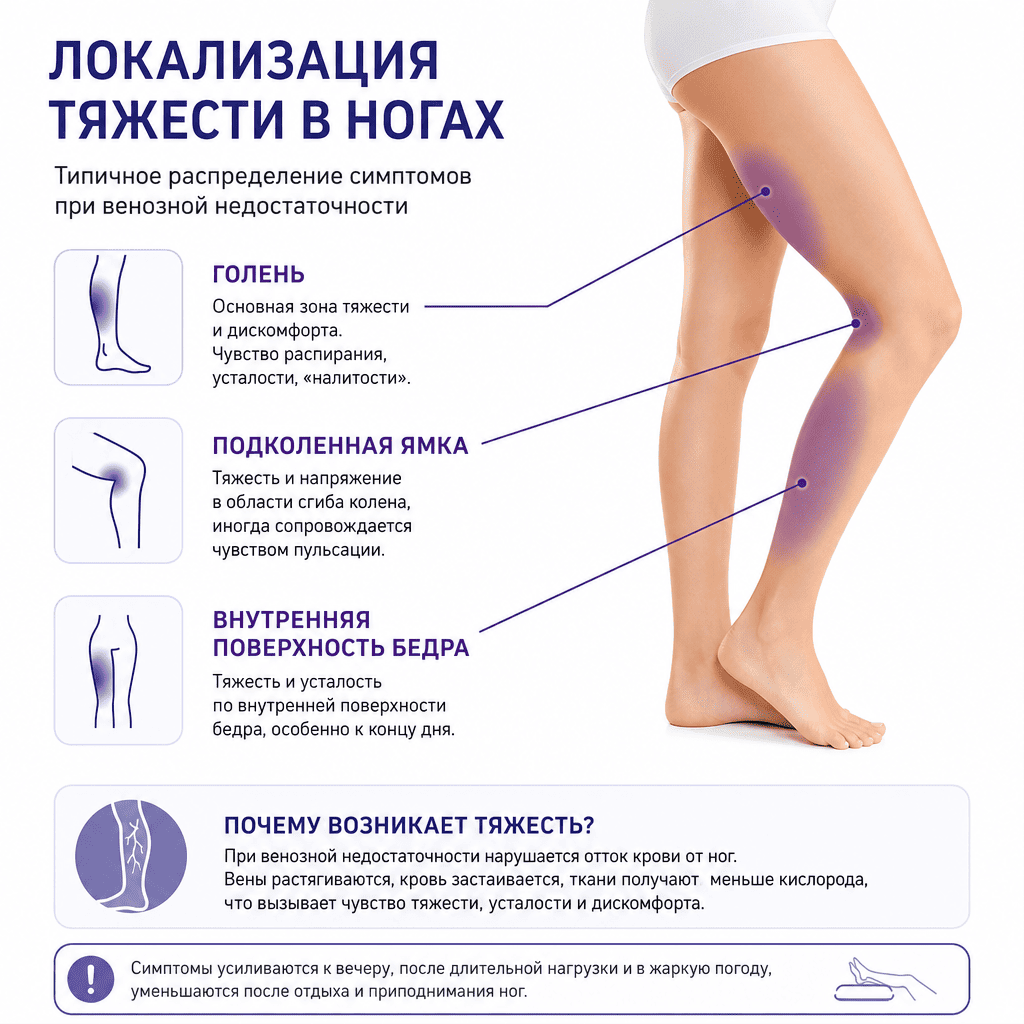
Локализация многое говорит о возможной причине. Ощущения в области голени — наиболее типичная картина для венозной патологии: именно здесь сосредоточена основная масса венозных клапанов и мышечная помпа, обеспечивающая отток крови вверх. Тяжесть в стопах нередко указывает на плоскостопие или нарушение микроциркуляции. Бедро вовлекается при поражении глубоких вен или патологии тазового венозного сплетения. Ощущение тяжести «по всей ноге» характерно для выраженной хронической венозной недостаточности или системных причин — сердечной, почечной недостаточности.
Интенсивность варьируется от лёгкого дискомфорта после долгой прогулки до невыносимой распирающей тяжести, при которой невозможно нормально ходить к концу дня. Шкала оценки венозных симптомов VCSS (Venous Clinical Severity Score) учитывает именно интенсивность боли и тяжести как один из ключевых диагностических параметров.
Характер ощущений при венозной патологии специфичен: распирание изнутри (кровь «не уходит» из ног), свинцовость (ощущение неподъёмности конечности), ноющая тупая боль вдоль хода вены, жжение по коже над расширенными сосудами. При артериальной недостаточности боль, напротив, сжимающая, судорожная, возникает при ходьбе и проходит в покое — это принципиальное отличие.
Тяжесть в ногах — понятие, которое каждый описывает по-своему. Одни говорят «ноги гудят», другие — «как будто налили свинца», третьи жалуются на распирание или ноющую боль. Чтобы правильно оценить симптом, важно понимать его характеристики.
Локализация многое говорит о возможной причине. Ощущения в области голени — наиболее типичная картина для венозной патологии: именно здесь сосредоточена основная масса венозных клапанов и мышечная помпа, обеспечивающая отток крови вверх. Тяжесть в стопах нередко указывает на плоскостопие или нарушение микроциркуляции. Бедро вовлекается при поражении глубоких вен или патологии тазового венозного сплетения. Ощущение тяжести «по всей ноге» характерно для выраженной хронической венозной недостаточности или системных причин — сердечной, почечной недостаточности.
Интенсивность варьируется от лёгкого дискомфорта после долгой прогулки до невыносимой распирающей тяжести, при которой невозможно нормально ходить к концу дня. Шкала оценки венозных симптомов VCSS (Venous Clinical Severity Score) учитывает именно интенсивность боли и тяжести как один из ключевых диагностических параметров.
Характер ощущений при венозной патологии специфичен: распирание изнутри (кровь «не уходит» из ног), свинцовость (ощущение неподъёмности конечности), ноющая тупая боль вдоль хода вены, жжение по коже над расширенными сосудами. При артериальной недостаточности боль, напротив, сжимающая, судорожная, возникает при ходьбе и проходит в покое — это принципиальное отличие.
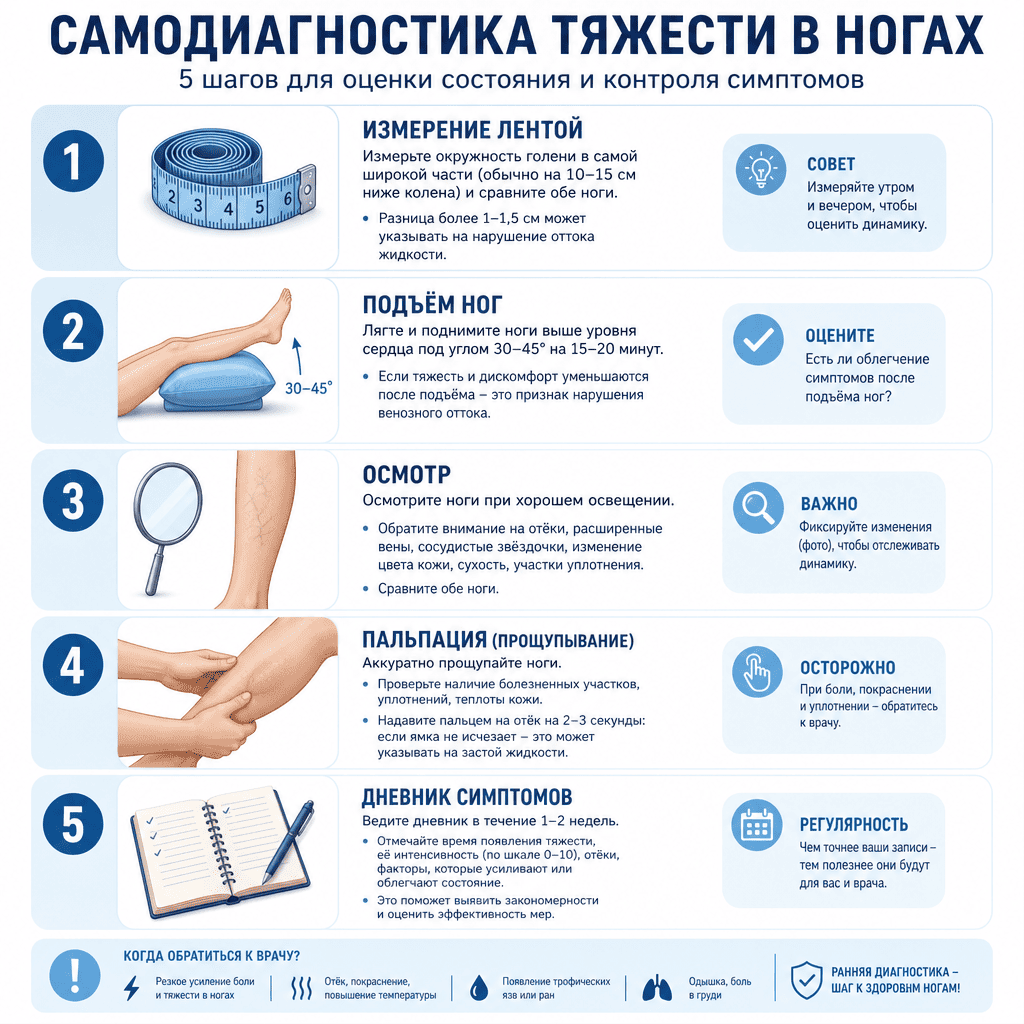
Время появления — один из важнейших диагностических критериев. Тяжесть, которая нарастает к вечеру и полностью проходит после ночного сна, — физиологический вариант. Симптомы, которые появляются уже утром или не исчезают за ночь, — серьёзный повод насторожиться. Если тяжесть сохраняется ночью и мешает спать, это признак как минимум второй клинической стадии венозной недостаточности.
Симметричность — ещё один ключевой критерий. Физиологическая усталость всегда симметрична: обе ноги устают одинаково после нагрузки. Если одна нога заметно тяжелее, отёчнее или болезненнее другой — это красный флаг, требующий немедленного обращения к врачу для исключения тромбоза глубоких вен.
Связь с положением тела при венозной патологии очень характерна: в положении стоя и сидя (особенно «нога на ногу») симптомы усиливаются, в горизонтальном положении с приподнятыми ногами — уменьшаются. Это объясняется простой физикой: гравитация работает против венозного оттока, и чем дольше кровь «стоит» в венах нижних конечностей, тем выраженнее симптоматика.
Сопутствующие симптомы, которые нельзя игнорировать
Тяжесть в ногах редко бывает изолированным симптомом. Чаще она сопровождается целым рядом признаков, каждый из которых добавляет важную диагностическую информацию.
Отёки — наиболее частый спутник венозной тяжести. Характерный признак: след от резинки носков или гольф не проходит более 30 минут после снятия обуви. К вечеру привычная обувь становится тесной. Отёк при венозной недостаточности мягкий, «ямочный» (при надавливании пальцем остаётся ямка), локализуется в области лодыжек и нижней трети голени, к утру уменьшается или полностью исчезает на ранних стадиях.
Ночные судороги (крампи икроножных мышц) — болезненные непроизвольные сокращения мышц голени, чаще в ночное время. Механизм связан с нарушением венозного оттока и изменением электролитного баланса в тканях (дефицит калия, магния, кальция на фоне застоя крови). По данным клинических наблюдений, ночные крампи встречаются у 70–80% пациентов с хронической венозной недостаточностью.
Синдром беспокойных ног — непреодолимое желание двигать ногами в покое, особенно в вечернее и ночное время. Ощущения описываются как «мурашки», «ток», «зуд изнутри». Это неврологический синдром, но он нередко сочетается с венозной патологией и усиливается на её фоне.
Зуд и жжение кожи по ходу вены — признак воспаления сосудистой стенки и нарушения трофики тканей. Если зуд сопровождается покраснением и уплотнением по ходу вены — это может указывать на тромбофлебит, требующий срочной консультации.
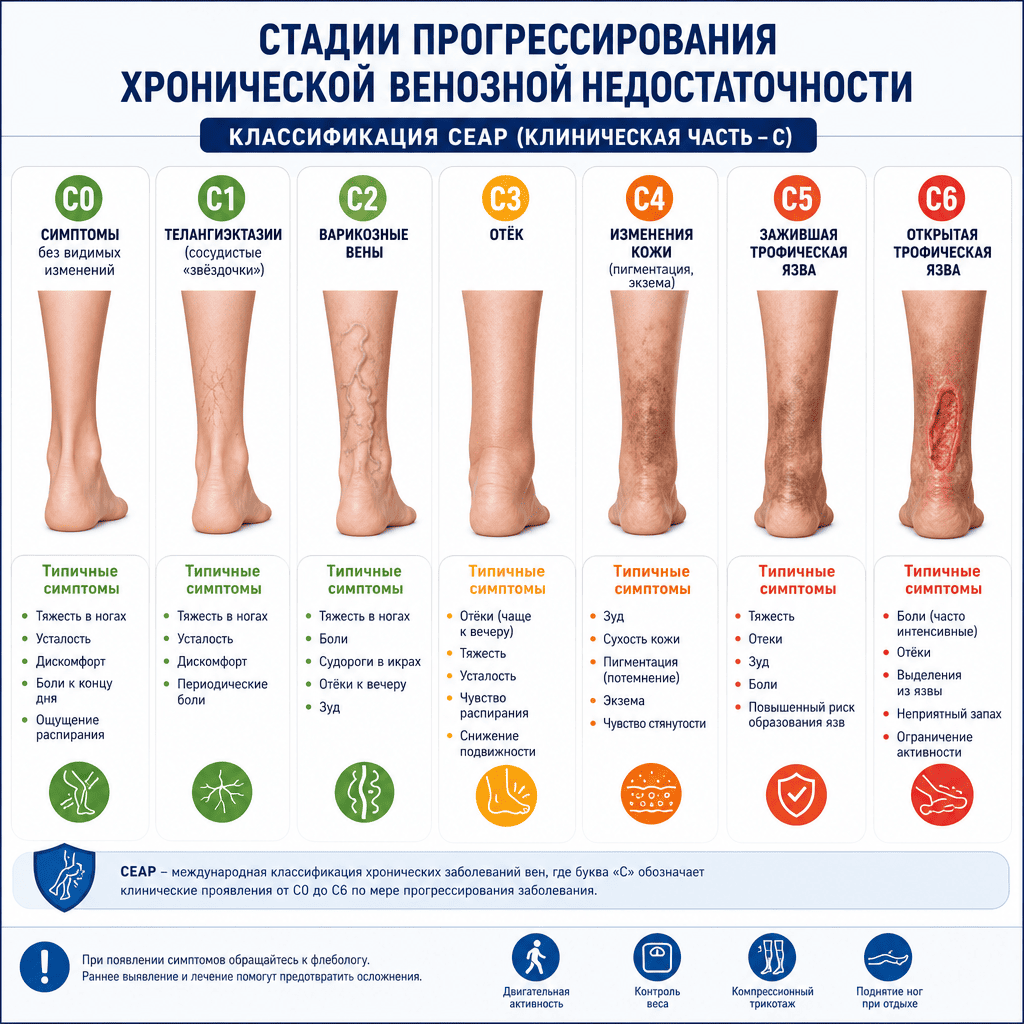
Изменение цвета кожи: покраснение в острой фазе воспаления, синюшность при выраженном застое крови, коричневая пигментация (гемосидероз) на голенях при хронической венозной недостаточности — всё это признаки трофических нарушений, соответствующих стадиям C4–C6 по классификации CEAP.
Видимые варикозные вены и телеангиэктазии (сосудистые звёздочки) — наиболее очевидный визуальный маркер. Важно понимать: сосудистые звёздочки — это не просто косметический дефект, а признак повышенного давления в поверхностных венах. Они соответствуют стадии C1 по CEAP и требуют наблюдения и профилактики.
Онемение и покалывание в стопах и пальцах могут указывать как на нарушение кровообращения, так и на неврологическую патологию (полинейропатия, компрессия нерва). Разграничить эти причины помогает дуплексное УЗИ и консультация невролога.
Температурные аномалии: «горящие» стопы вечером — классический симптом венозного застоя; локальное тепло над варикозным узлом — признак воспаления; ледяные ноги — характерны для артериальной недостаточности или полинейропатии.
Сухость и шелушение кожи голеней при хронической венозной патологии связаны с нарушением питания тканей и предшествуют трофическим язвам при отсутствии лечения.
Как симптомы меняются в течение дня и сезона
Динамика симптомов — важнейший диагностический инструмент, доступный самому пациенту без каких-либо приборов.
В течение рабочего дня при венозной патологии симптомы нарастают постепенно: утром — минимальны или отсутствуют, к полудню появляется лёгкая тяжесть, к вечеру — выраженный дискомфорт с отёком. Это прямое следствие накопления крови в венах под действием гравитации при вертикальном положении тела.
Подъём ног выше уровня сердца на 15–20 минут приносит заметное облегчение — это один из признаков венозного происхождения симптомов. Если тяжесть не уменьшается даже в таком положении, причина может быть другой (лимфедема, системные заболевания).
Сезонная зависимость хорошо известна пациентам с венозной патологией: летом, в жару, симптомы значительно усиливаются. Причина — тепловое расширение сосудов, снижение тонуса венозной стенки и усиленное потоотделение с обезвоживанием, что сгущает кровь. Зимой большинство пациентов чувствуют себя лучше.
Ещё один паттерн, характерный для офисных работников: симптомы накапливаются к концу рабочей недели. В понедельник после выходных — минимальны, к пятнице — максимальны. Это признак хронического венозного стресса, который не успевает полностью компенсироваться за выходные.
Симметричность — ещё один ключевой критерий. Физиологическая усталость всегда симметрична: обе ноги устают одинаково после нагрузки. Если одна нога заметно тяжелее, отёчнее или болезненнее другой — это красный флаг, требующий немедленного обращения к врачу для исключения тромбоза глубоких вен.
Связь с положением тела при венозной патологии очень характерна: в положении стоя и сидя (особенно «нога на ногу») симптомы усиливаются, в горизонтальном положении с приподнятыми ногами — уменьшаются. Это объясняется простой физикой: гравитация работает против венозного оттока, и чем дольше кровь «стоит» в венах нижних конечностей, тем выраженнее симптоматика.
Сопутствующие симптомы, которые нельзя игнорировать
Тяжесть в ногах редко бывает изолированным симптомом. Чаще она сопровождается целым рядом признаков, каждый из которых добавляет важную диагностическую информацию.
Отёки — наиболее частый спутник венозной тяжести. Характерный признак: след от резинки носков или гольф не проходит более 30 минут после снятия обуви. К вечеру привычная обувь становится тесной. Отёк при венозной недостаточности мягкий, «ямочный» (при надавливании пальцем остаётся ямка), локализуется в области лодыжек и нижней трети голени, к утру уменьшается или полностью исчезает на ранних стадиях.
Ночные судороги (крампи икроножных мышц) — болезненные непроизвольные сокращения мышц голени, чаще в ночное время. Механизм связан с нарушением венозного оттока и изменением электролитного баланса в тканях (дефицит калия, магния, кальция на фоне застоя крови). По данным клинических наблюдений, ночные крампи встречаются у 70–80% пациентов с хронической венозной недостаточностью.
Синдром беспокойных ног — непреодолимое желание двигать ногами в покое, особенно в вечернее и ночное время. Ощущения описываются как «мурашки», «ток», «зуд изнутри». Это неврологический синдром, но он нередко сочетается с венозной патологией и усиливается на её фоне.
Зуд и жжение кожи по ходу вены — признак воспаления сосудистой стенки и нарушения трофики тканей. Если зуд сопровождается покраснением и уплотнением по ходу вены — это может указывать на тромбофлебит, требующий срочной консультации.
Изменение цвета кожи: покраснение в острой фазе воспаления, синюшность при выраженном застое крови, коричневая пигментация (гемосидероз) на голенях при хронической венозной недостаточности — всё это признаки трофических нарушений, соответствующих стадиям C4–C6 по классификации CEAP.
Видимые варикозные вены и телеангиэктазии (сосудистые звёздочки) — наиболее очевидный визуальный маркер. Важно понимать: сосудистые звёздочки — это не просто косметический дефект, а признак повышенного давления в поверхностных венах. Они соответствуют стадии C1 по CEAP и требуют наблюдения и профилактики.
Онемение и покалывание в стопах и пальцах могут указывать как на нарушение кровообращения, так и на неврологическую патологию (полинейропатия, компрессия нерва). Разграничить эти причины помогает дуплексное УЗИ и консультация невролога.
Температурные аномалии: «горящие» стопы вечером — классический симптом венозного застоя; локальное тепло над варикозным узлом — признак воспаления; ледяные ноги — характерны для артериальной недостаточности или полинейропатии.
Сухость и шелушение кожи голеней при хронической венозной патологии связаны с нарушением питания тканей и предшествуют трофическим язвам при отсутствии лечения.
Как симптомы меняются в течение дня и сезона
Динамика симптомов — важнейший диагностический инструмент, доступный самому пациенту без каких-либо приборов.
В течение рабочего дня при венозной патологии симптомы нарастают постепенно: утром — минимальны или отсутствуют, к полудню появляется лёгкая тяжесть, к вечеру — выраженный дискомфорт с отёком. Это прямое следствие накопления крови в венах под действием гравитации при вертикальном положении тела.
Подъём ног выше уровня сердца на 15–20 минут приносит заметное облегчение — это один из признаков венозного происхождения симптомов. Если тяжесть не уменьшается даже в таком положении, причина может быть другой (лимфедема, системные заболевания).
Сезонная зависимость хорошо известна пациентам с венозной патологией: летом, в жару, симптомы значительно усиливаются. Причина — тепловое расширение сосудов, снижение тонуса венозной стенки и усиленное потоотделение с обезвоживанием, что сгущает кровь. Зимой большинство пациентов чувствуют себя лучше.
Ещё один паттерн, характерный для офисных работников: симптомы накапливаются к концу рабочей недели. В понедельник после выходных — минимальны, к пятнице — максимальны. Это признак хронического венозного стресса, который не успевает полностью компенсироваться за выходные.

Специфические ситуации: беременность, перелёт, COVID-19
Ряд ситуаций создаёт особый риск для венозной системы.
Беременность — один из главных провокаторов венозной патологии у женщин. Растущая матка сдавливает нижнюю полую вену, гормон прогестерон снижает тонус венозной стенки, объём циркулирующей крови увеличивается на 30–50%. Тяжесть в ногах при беременности требует обязательной консультации флеболога и, как правило, назначения компрессионного трикотажа. В третьем триместре симптомы максимальны. Перед менструацией у небеременных женщин та же причина — прогестерон — вызывает циклическое усиление тяжести.
Длительный перелёт (более 4–6 часов) — признанный фактор риска тромбоза глубоких вен. Неподвижное сидение в кресле, обезвоживание, пониженное давление в салоне — всё это создаёт условия для застоя крови. Тяжесть и отёк после перелёта, которые не проходят через 24 часа, — повод для немедленного обращения к врачу.
Post-COVID синдром: после перенесённого COVID-19 у ряда пациентов отмечается нарастание симптомов венозной недостаточности, что связано с повреждением эндотелия сосудов, гиперкоагуляцией и длительным постельным режимом в период болезни. Если тяжесть в ногах появилась или резко усилилась после COVID-19 — это повод для флебологического обследования.
Ряд ситуаций создаёт особый риск для венозной системы.
Беременность — один из главных провокаторов венозной патологии у женщин. Растущая матка сдавливает нижнюю полую вену, гормон прогестерон снижает тонус венозной стенки, объём циркулирующей крови увеличивается на 30–50%. Тяжесть в ногах при беременности требует обязательной консультации флеболога и, как правило, назначения компрессионного трикотажа. В третьем триместре симптомы максимальны. Перед менструацией у небеременных женщин та же причина — прогестерон — вызывает циклическое усиление тяжести.
Длительный перелёт (более 4–6 часов) — признанный фактор риска тромбоза глубоких вен. Неподвижное сидение в кресле, обезвоживание, пониженное давление в салоне — всё это создаёт условия для застоя крови. Тяжесть и отёк после перелёта, которые не проходят через 24 часа, — повод для немедленного обращения к врачу.
Post-COVID синдром: после перенесённого COVID-19 у ряда пациентов отмечается нарастание симптомов венозной недостаточности, что связано с повреждением эндотелия сосудов, гиперкоагуляцией и длительным постельным режимом в период болезни. Если тяжесть в ногах появилась или резко усилилась после COVID-19 — это повод для флебологического обследования.